あけましておめでとうございます。本年もよろしくお願いします。
1、2、
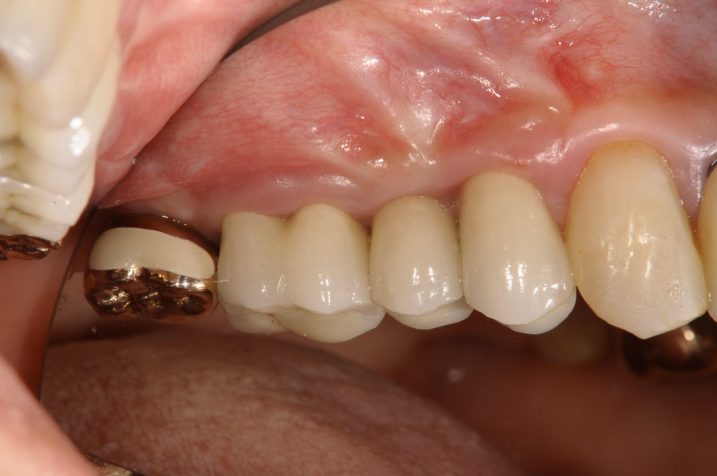
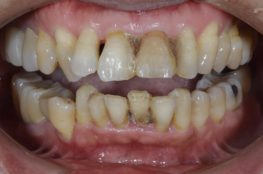
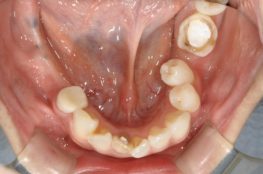
1、2018年7月28日初診、40代女性の右側臼歯部の状態です。
2~3週間前に他院で右上5を抜歯して、ブリッジを勧められたようですが、インプラントができないかということで来院されました。
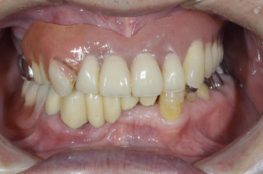
2、2019年8月23日、治療後1週間目の写真です。
右上46天然歯および右上5インプラントはセラミッククラウン、右上7のインプラントのクラウンはセラミックだと割れやすいので、金合金を使用しました。この金属の部分は日常生活ではほとんど見えませんので、一番奥の大臼歯にはこのような方法を当院ではお勧めしています。右上4567の歯肉はスキャロップ(貝殻のような形をした歯肉の高低差)な形態を作りました。右上57のインプラント周囲の付着歯肉も前後の天然歯の付着歯肉と調和して、とてもきれいな仕上がりになりました。
3、
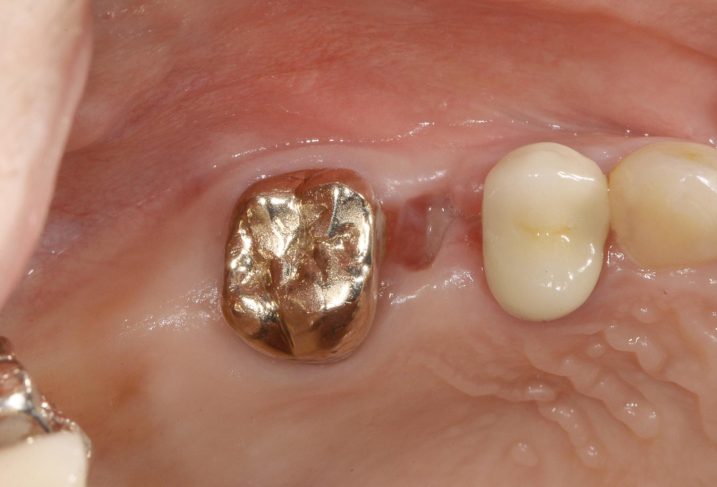
3、初診時には、抜歯窩は上皮で覆われてはいましたが、陥没している状態でした。
4、

4、2018年7月28日のCTです。
右上5の抜歯窩は上顎洞(頭蓋骨の上顎部分にある空洞で、鼻腔と通じています)と交通しています。(黄色矢印のところ)このままではインプラントをすることは不可能です。また、インプラント治療をするための上顎洞(頭蓋骨の上顎部分にある空洞で、鼻腔と通じています)との距離も十分ではなく、抜歯窩の治癒を待ってサイナスリフト(上顎洞底挙上術・・・上顎の奥歯には上顎洞という空洞が存在します、インプラントを行う際に骨が十分でない場合に上顎洞底部に骨を造成する手術)が必要となりそうです。
5、
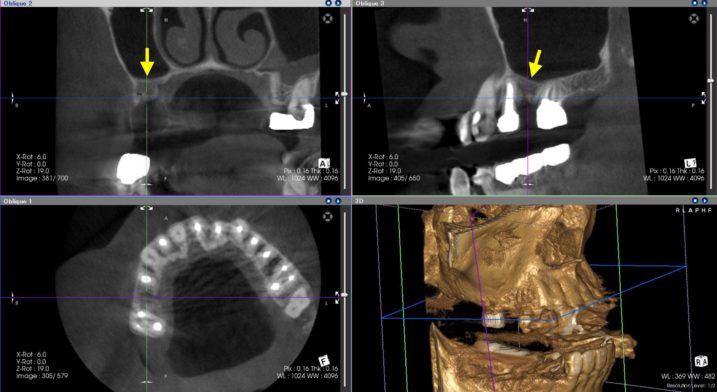
5、2018年11月13日のCTです。
右上5の抜歯窩は治癒しました。やはり、上顎洞まで十分な歯槽骨がなく、右上5、7ともにサイナスリフトをおこなわねば、十分な長さのインプラントが埋入できません。
6、7、
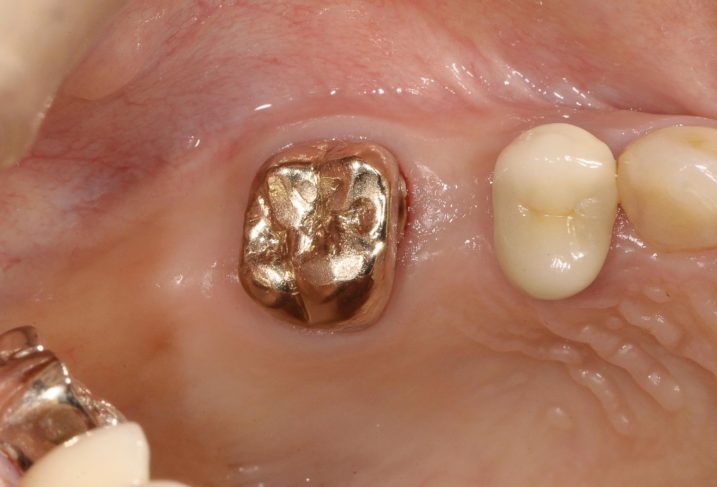
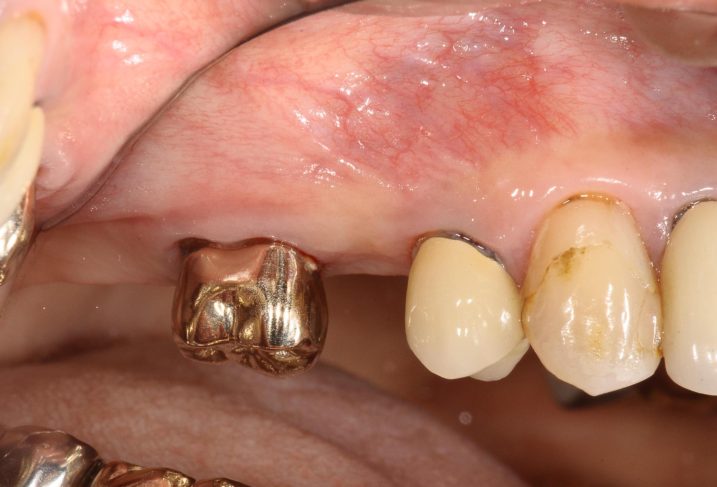
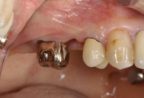
6、7、2018年11月21日、インプラント一次手術前の状態です。
抜歯窩抜歯は治癒して、粘膜は平らになりました。
以下にオペ中の写真があります。閲覧される場合にはポップアップ表示をされてください。
8、9、
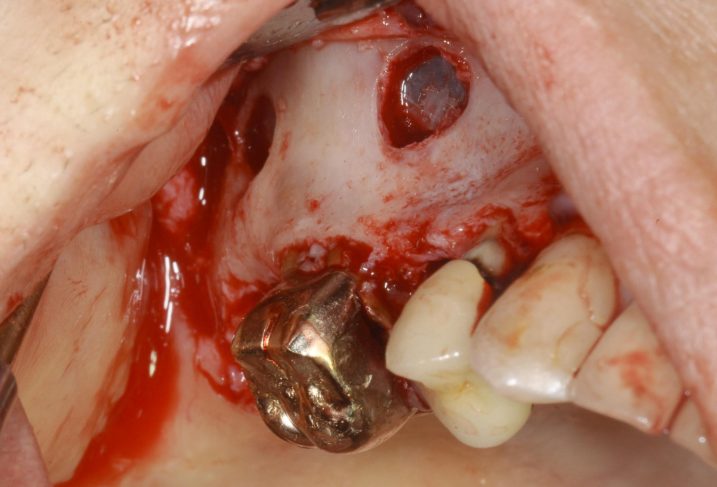
8、2018年11月21日にインプラント1次オペ(インプラントを植える手術、インプラントを植えたあとは、歯肉を元にもどして、インプラントが骨と接合するのを3~6ヶ月待つ)をおこないました。
インプラント埋入と同時にサイナスリフトをおこないました。サイナスリフト(上顎洞底挙上術)は側方アプローチと歯槽頂アプローチの2種類があります。右上57にインプラントを埋入しましたが、今回は各々の部位の側方からサイナスリフトをおこいました。側方アプローチは歯槽頂アプローチと比較して粘膜弁を広く開けなければなりませんが、その分術野が広がり、より確実な手技ができます。
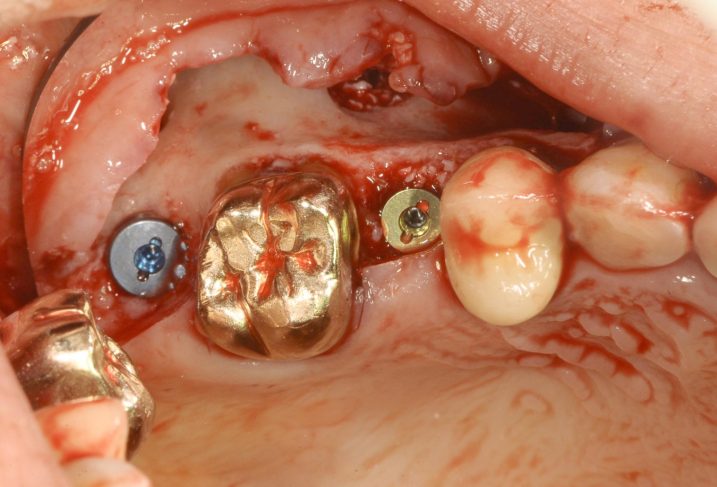
9、サイナスリフトの後にインプラントを埋入しました。
10、11、

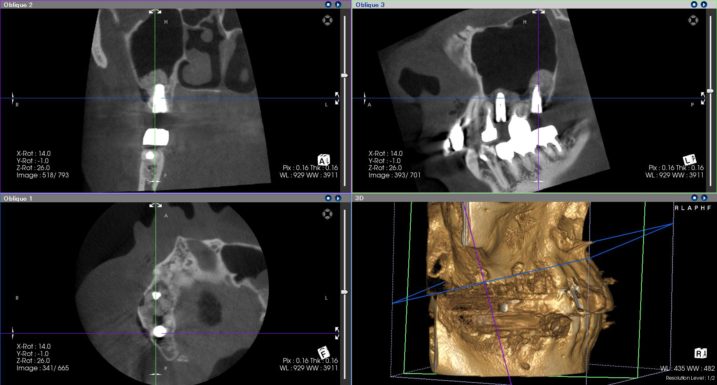
10、11、2018年11月21日、インプラント埋入直後のCTです。
右上57とも骨補填材が上顎洞底を挙上していることが確認できます。
12、
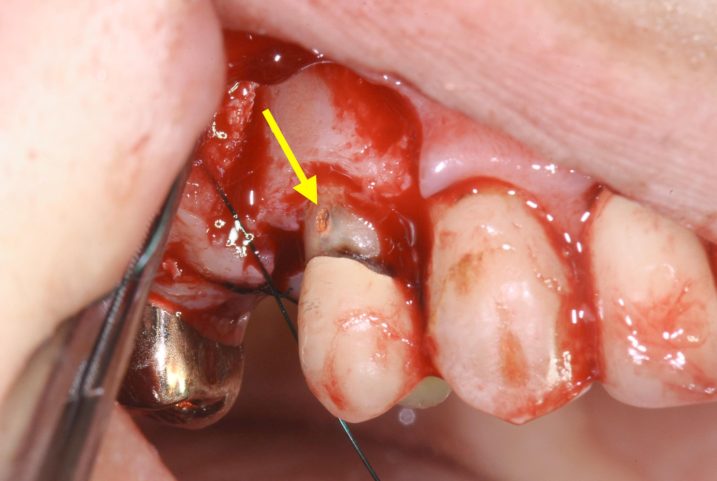
12、この手術の際に、右上5の歯根にパーフォレーション(穿孔・・・根管とは異なる部分に誤って穴が開いている状態。起こる原因としては、歯科治療中の誤った処置(歯を削る道具で偶発的に空いてしまった)、重度のむし歯 、歯根の吸収などが挙げられる。その治療法としてパーフォレーション リペア(拡大視野下で水酸化カルシウム製剤や患者同意を得てMTAセメントを使う)をおこなう場合もあるが、セメント等で物理的に孔を埋めるという方法で、あくまで対症療法であり、穿孔の位置まで歯を削ってクラウンで覆う方法がより確実である)が発見されました。
(黄色矢印の部分)このままでは良好な条件で長く歯を持たせることができません。とりあえず歯冠長延長術(歯茎や歯槽骨を削る歯周外科の一種で、歯肉を少し下げて、その下にある虫歯や歯が割れている部分を歯茎の上に出す治療法のこと)をおこなって生物学的幅径(歯肉が歯周組織のひとつのパーツとして有する歯と付着する機能)を確立させて、補綴治療(ほてつちりょう・・・歯にクラウンやブリッジや義歯を入れる治療)の際に、フィニッシュライン(支台歯の歯科医師が削った部分と削っていない部分の境界線、ここがクラウンと歯の境目・・・マージンとなる)をパーフォレーションが覆われる位置に設定して対応することにしました。
13、
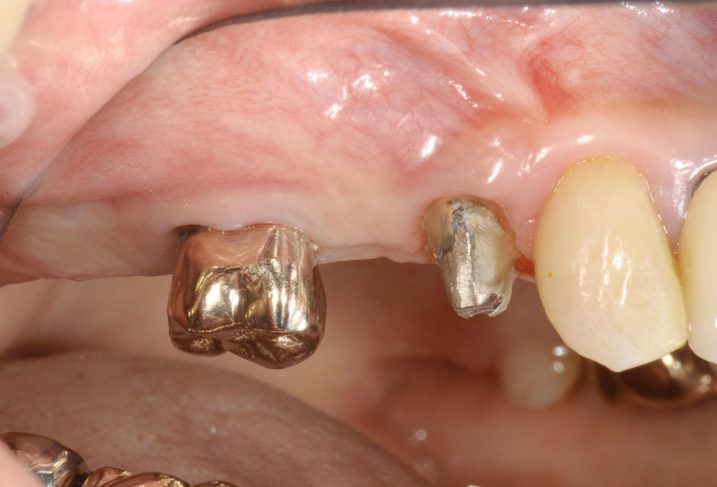
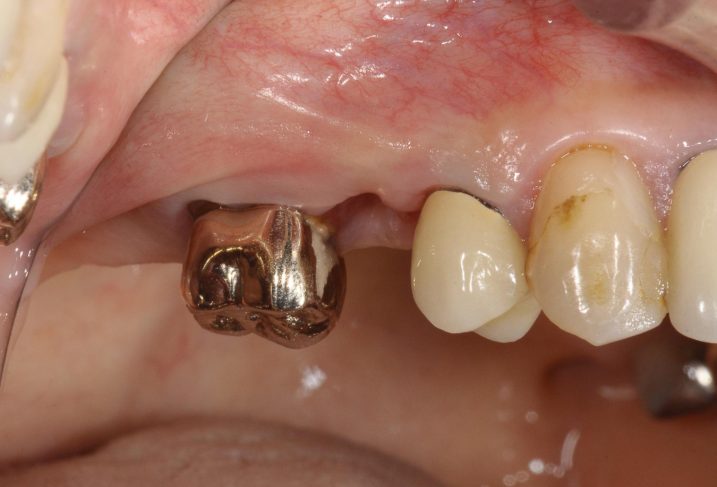
13、2019年5月22日、にインプラント1次オペから約6ヶ月後の同部位です。
インプラント1次オペ時に大きな粘膜弁を開いたにも拘らず、1、の2018年7月28日初診時の写真の歯肉の位置と形態とほとんど変化がないことに注目してください。手術後に歯肉が退縮したり、歯間鼓形空隙(歯肉付近の歯と歯の間にある空隙。正常な歯肉にはわずかに存在する空隙である)が大きく開くと、食べかすがつまったり、審美的にも問題となるので、最大限の注意が必要です。
14、
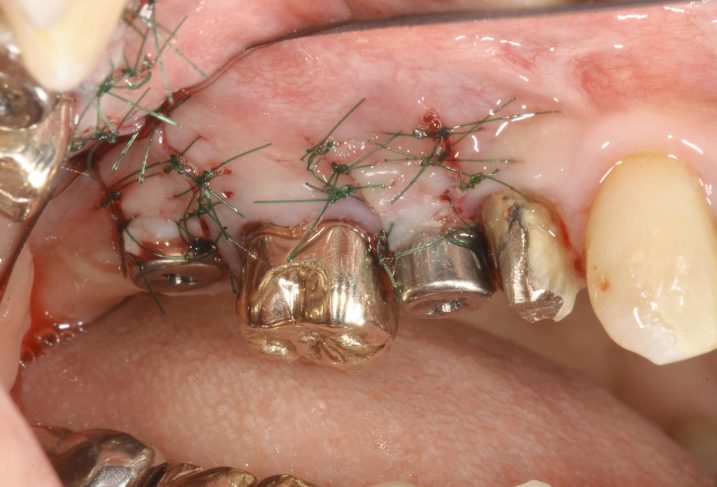
14、同日にインプラント2次オペ(インプラントに土台を立てて粘膜から貫通させる手術)をおこないました。
インプラントのメンテナンスをおこなう際には、インプラント周囲にできるだけ付着歯肉(歯と歯槽骨に付着している部分の硬くて厚い歯茎のこと。頬や唇をひっぱっても動かない可動性のない部分。抵抗力がありブラッシングや細菌などの外部からの刺激に耐えられる。抵抗がなく、可動性がある薄く柔らかい部分の歯茎は歯槽粘膜という)がある方が有利です。今回は右上57部に対して歯肉弁根尖側移動術(しにくべんこんせんそくいどうじゅつ・・・歯周外科処置のうちの一つ。付着歯肉が狭い場合に、付着歯肉を根の方向に移動することにより、付着歯肉の増加を目的としておこなわれる)をおこない付着歯肉の増加を図りました。
15、16、17、
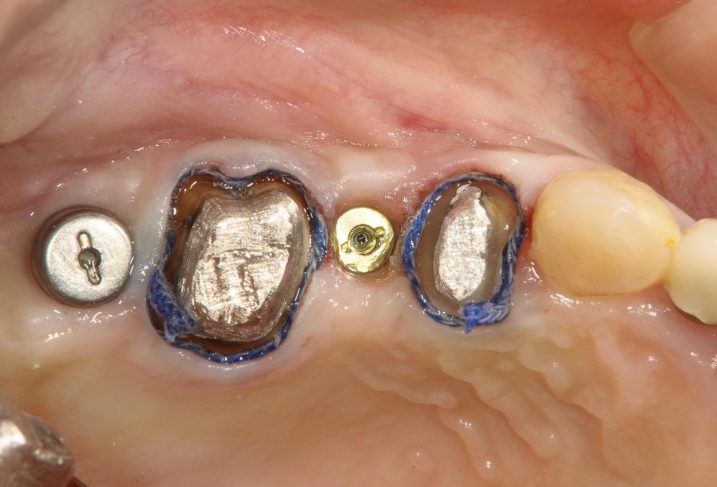
15、天然歯である右上46に対して歯肉縁下(歯肉の縁よりも下の部分)の支台歯形成(クラウンを入れるために歯を削ること、海外ではpreparation-準備といわれ、クラウンを入れる準備をすることとされている)をおこない、フィニッシュライン(支台歯の歯科医師が削った部分と削っていない部分の境界線、ここがクラウンと歯の境目・・・マージンとなる)を模型上に明確に再現するために、歯肉圧排(歯肉と歯の境目をだすために、その隙間に糸を入れて一時的に歯肉を広げること)をおこないました。
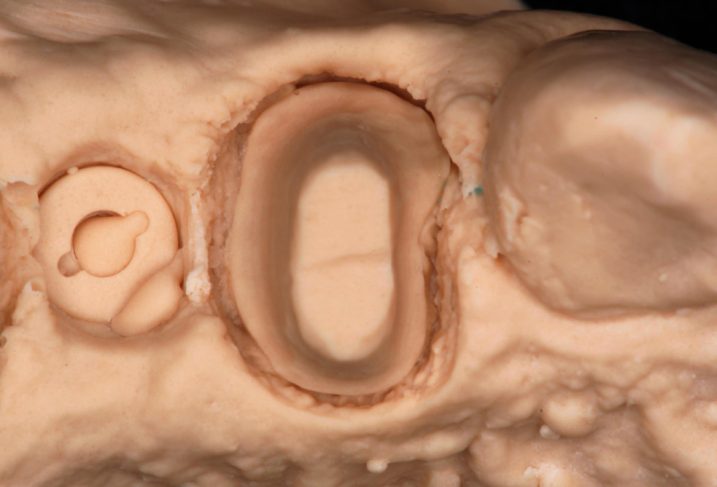
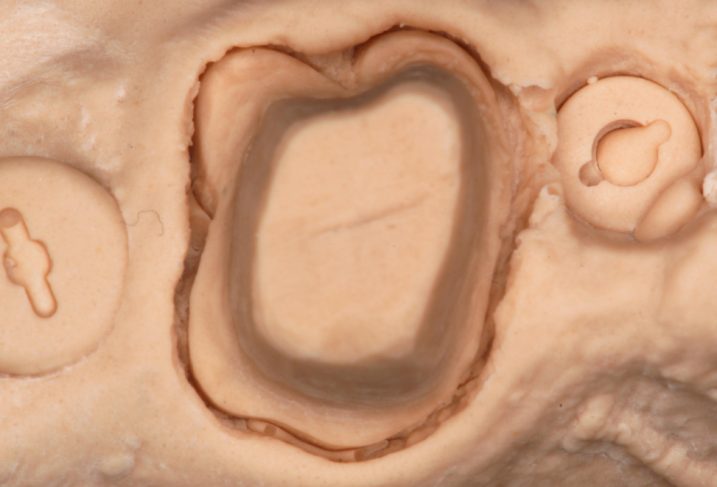
16、17、それぞれ右上46の模型を示します。フィニッシュラインが明確に再現されています。
この症例は自由診療によるものですが、当医院では保険診療もおこなっております、どうぞお気軽にお声掛けください。尚、全ての症例が同じような結果になるとは限りません。治療前の病状によって術後結果も変わりますので、何か気になる点がありましたらご相談ください。